Consulta tus dudas sobre lactancia
Desde el hospital
Los primeros días de lactancia son cruciales y la cuestión no es si tienes leche o no, sino cómo asegurarte de extraerla y preservarla. Las primeras horas tras el parto son importantes para establecer una buena producción de leche. Trata, en la medida de lo posible, de mantener contacto piel con piel sin interrupciones. El agarre profundo puede no presentarse en seguida y son comunes las dificultades: mantén piel con piel y una buena postura, ayuda al bebé a reposicionar si es necesario.
La extracción temprana de leche ayuda a determinar lo que será tu producción. Iniciar la lactancia en las dos primeras horas tras el parto aumenta la producción de leche, así como lo hará también un mayor número de tomas durante las primeras 48-72 horas. Si la leche no se extrae (succión del bebé al pecho, de forma manual o mecánica) a partir del tercer día postparto comienza la involución mamaria.
El calostro es la primera leche que produce tu cuerpo, es más que un alimento porque contiene tus anticuerpos que protegen a tu bebé contra las enfermedades reforzando su sistema inmune. La extracción manual es una forma estupenda de estimular la producción estos primeros días, puedes utilizar este truco si tu bebé no se agarra al pecho o si no estás amamantándolo directamente. No olvides realizar previamente lavado de manos.
La capacidad gástrica del recién nacido es pequeña así que no debe preocuparte el volumen extraído ya que será adecuado para sus necesidades. Sí es importante que las tomas sean frecuentes.
Si necesitas maximizar la producción porque tu bebé es prematuro y no puede intentar el agarre directo combina la extracción mecánica y manual; técnica “hands on-pumping” desarrollada por la pediatra y experta internacional en lactancia materna, Jaen Morton.
Los primeros días después del parto son importantes para que la lactancia tenga éxito. No tengas miedo de pedir ayuda si no lo consigues enseguida. Ten en cuenta que se trata de un proceso de aprendizaje y que la paciencia, un lenguaje corporal positivo y una buena preparación te ayudarán mucho.
Subida de la leche
La lactogénesis secundaria, comúnmente conocida como “subida de la leche”, tiene lugar habitualmente el segundo o tercer día postparto. Su inicio es independiente de la succión del bebé pero, a partir de ese momento, la secreción disminuye si no se extrae leche de la mama.
Tras el parto y la expulsión de la placenta varían las proporciones hormonales favoreciendo la producción franca de leche. La prolactina es la principal hormona necesaria para la producción láctea y su estímulo más importante es la succión del pezón. Su secreción sigue un ritmo circadiano y su producción es mayor durante los períodos de sueño, por ello son tan importantes las tomas nocturnas.
Durante esta fase las mamas aumentan de tamaño debido a un incremento del flujo sanguíneo, tejido linfático, linfa y secreción láctea.
Los primeros días postparto aumentan progresivamente los niveles de leche hasta alcanzar los 300ml entre el quinto y sexto día. La composición de la leche también va cambiando hasta convertirse en leche madura a los 10-15 días tras el parto.
Tipos de leche materna:
-Precalostro: Pequeño acúmulo de leche en los alveolos durante el último trimestre de gestación.
-Calostro: De aspecto amarillento, espeso y denso. Producido durante los primeros días postparto en poca cantidad, pero suficiente para los requerimientos del recién nacido. Rico en proteínas, vitaminas liposolubles, ácido siálico, carotenos y minerales. Contiene un alto nivel de inmunoglobulinas, lactoferrina, linfocitos, macrófagos, citoquinas, oligosacáridos y otros factores de protección. Juega un papel fundamental en la protección y el desarrollo del tubo digestivo del bebé.
-Leche de transición: Entre el 4º-6º día tras el parto. Se inicia con la lactogénesis II.
-Leche madura: A partir del 10º-15º día aproximadamente. Su producción depende del vaciamiento de la mama. Su composición (grasas, hidratos de carbono, proteínas, vitaminas, minerales, agua, hormonas, enzimas y factores inmunológicos) va cambiando adaptándose a los requerimientos del bebé.
-Leche de lactancia prolongada: Su volumen disminuye con la introducción de la alimentación complementaria. Su composición es rica en proteínas, grasa, lactosa y sodio, disminuyendo el resto de componentes.
Ingurgitación mamaria
Con la “subida de la leche”, al segundo o tercer día posparto, las mamas aumentan de tamaño, están hinchadas, tersas, edematosas y brillantes, debido a un incremento del flujo sanguíneo, tejido linfático, linfa y secreción láctea.
Esto puede resultar molesto. La aplicación de hojas de col o apósitos fríos a nivel local ayudarán a aliviar el edema, así como también lo harán las tomas frecuentes y el contacto piel con piel con el bebé.
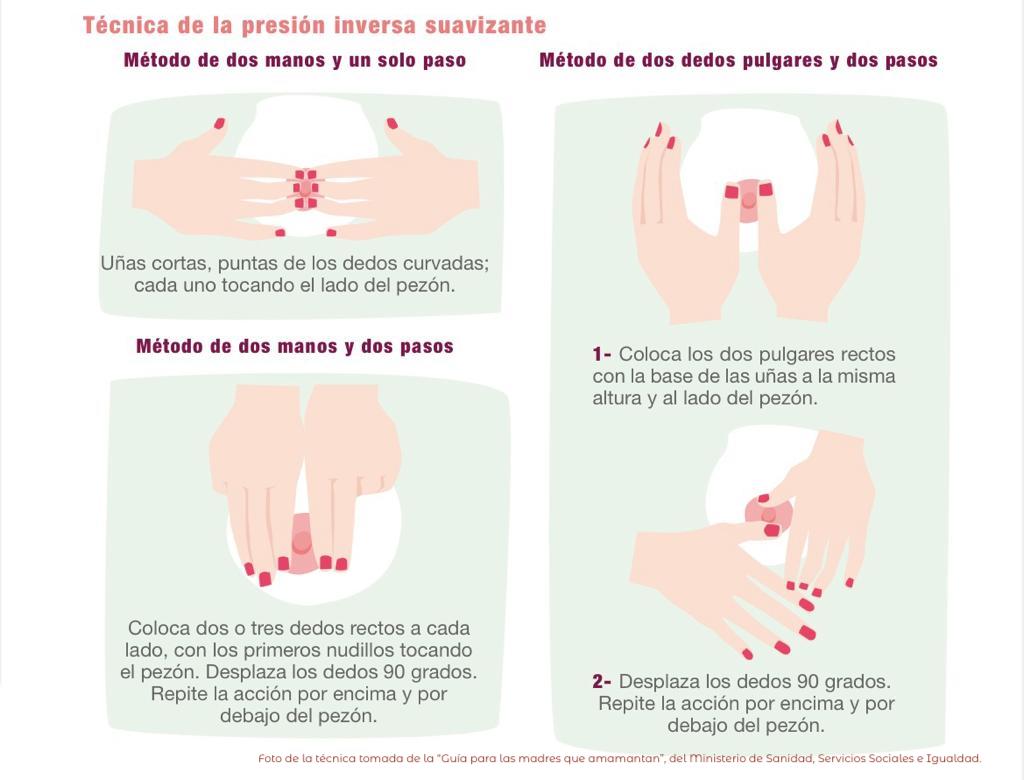
En ocasiones los pezones y las areolas pueden tener un aspecto similar al del pezón invertido dificultando así el enganche. La realización de masajes de presión inversa suavizante en estos casos permitirá que estos se ablanden facilitando el enganche del bebé.
La técnica de la presión inversa suavizante consiste en presionar la zona que rodea la base del pezón contra las costillas, colocando los dedos como muestran las figuras, en turnos de unos 15 segundos durante aproximadamente 2-3 minutos hasta notar la zona blanda.
Es importante que, tras la realización de esta técnica, se ponga al bebé al pecho para la toma o volverá el edema.
Asimetría mamaria durante la lactancia materna
El tamaño, la forma y la simetría de los pechos tienen un efecto mínimo sobre la lactancia y es habitual que los pechos sean asimétricos durante este periodo.
Con frecuencia hay diferente cantidad de tejido glandular en cada uno de los senos dando lugar así a una diferente producción de leche.
A medida que avanza la lactancia esta asimetría puede hacerse más evidente si tu bebé prefiere un pecho al otro, ya que la producción de leche va a responder a su patrón de succión.
Quizá prefiera un pecho frente al otro porque el reflejo de eyección de la leche sea más rápido en un seno que en el otro, o puede que tu bebé simplemente esté más cómodo mamando de uno de los pechos porque le resulta más agradable la postura. Puede incluso que tu misma tengas una preferencia a la hora de poner al bebé al pecho para cogerlo con más facilidad. Todo esto acentuará la asimetría.
En ocasiones se puede contrarrestar esta diferencia ofreciendo por ejemplo siempre primero el pecho menos productivo, pero habrá casos en los que no se pueda corregir. Esto será generalmente un problema meramente estético, aunque una muy marcada asimetría podría indicar hipoplasia (tejido glandular insuficiente) en algunos casos dando lugar a problemas de producción de leche.
La asimetría desaparecerá al finalizar el periodo de lactancia materna y los pechos volverán a su forma simétrica habitual.
Frecuencia de tomas
La Organización Mundial de la Salud (OMS) y UNICEF (Fondo de las Naciones Unidas para la Infancia) recomiendan que la lactancia materna durante los 6 primeros meses de vida sea exclusiva (no se proporcione al bebé otro alimento ni líquidos) y a demanda.
La frecuencia media de las tomas es de unas 8 a 12 al día: en torno a 6 a lo largo del día y unas dos durante la noche.
Señales de que el bebé está listo para la toma
Existen varias señales que te ayudarán a saber si tu bebé está listo para la toma y que serán progresivamente más enérgicas hasta que consiga que ésta se produzca.
Las señales tempranas de que el bebé tiene hambre son la agitación moviendo brazos y/o piernas, la apertura de la boca buscando el pecho o llevarse las manos a la boca.
Las señales internedias serán la irritación, la inquietud, el hacer ruidos o el llanto intermitente.
Y entre las señales tardías se encuentran el llanto completo con tono elevado y el enrojecimiento.
Forzar al pecho a un bebé que está llorando da lugar a una reacción defensiva en la que su lengua sube al paladar impidiendo así un buen agarre y posterior succión, alterando además el reflejo de búsqueda. En estos momentos trata de calmar al bebé antes de ponerle al pecho.
Durante el primer mes de vida los bebés necesitan tomas con mucha frecuencia ya que tratan de establecer un suministro de leche adecuado.
La duración de las tomas es variable, sobre todo al principio de la lactancia, pudiendo durar unos 20 minutos o incluso una hora. A medida que el bebé crece su succión es más efectiva reduciendo así la duración de las tomas. Cuando el bebé haya quedado satisfecho quedará visiblemente relajado e incluso él mismo se retirará del pecho.
Signos de un buen agarre
Un buen posicionamiento y agarre al pecho por parte del bebé son esenciales para lograr un enganche confortable y exitoso para una producción adecuada de leche.
En ocasiones hace falta probar varias posiciones para encontrar la mejor para madre y bebé. Si hay dificultades para encontrar un agarre que no resulte doloroso habría que valorar la posible existencia de anquiloglosia (frenillo anormalmente corto que limita los movimientos de la lengua).
Son signos de un buen agarre:
-El mentón del bebé se presiona contra el pecho.
-La nariz del bebé puede estar libre del pecho o contra él.
-Las mejillas del bebé son redondeadas, no están hundidas ni tienen hoyuelos.
-La boca del bebé está abierta como un bostezo.
-Si se ve alguna zona de la areola, se ve más por encima del labio superior del bebé, y se ve poco o nada cerca del mentón.
-El labio inferior del bebé está doblado hacia afuera.
-El cuerpo del bebé está alineado con la cabeza y mirando hacia la madre, barriga con barriga.
-La toma no debe ser dolorosa para la madre más allá de los primeros 30 segundos a un minuto después del enganche donde sí puede molestar o incluso provocar algo de dolor.
-El bebé tiene un patrón rítmico de succión y deglución.
Existen dos tipos de succión; la succión nutritiva que tiene lugar durante un flujo de leche rápido y generalmente a una velocidad de una succión por segundo, y la succión no nutritiva, más rápida y que ocurre cuando el flujo de leche es lento o inexistente, hacia el final de la toma.
Mediante la succión no nutritiva se estimula también la producción de leche y los bebés practican para mejorar su succión al pecho. Ambos tipos de succión son útiles y necesarias. El bebé no usa la teta como chupete, es el chupete el que usa como una teta
Frecuencia de deposiciones
Las primeras 24h el bebé debe tener una deposición que será negra y de consistencia como un puré pegajoso conocida como meconio. Durante los siguientes 2-3 días hará unas 2-3 deposiciones de coloración verde primero más oscuro y poco a poco más claro, como puré. Los 4-5 días siguientes tendrá otras 4-5, verde, marrón, amarilla y a partir del sexto día hasta completar el primer mes de vida una deposición por toma, de color variable sin ser éste importante.
En bebés con lactancia materna exclusiva a partir del primer mes y hasta el sexto, que se inicia la alimentación complementaria, la frecuencia de deposiciones es muy variable. La Asociación Española de Pediatría (AEPED) describe dentro de la normalidad desde una deposición al día hasta una cada 20 días. Esto es así porque la leche materna se adapta tan perfectamente a sus necesidades que prácticamente se aprovecha todo. El aspecto de estas cacas debe ser blandito como una pomada y el color es variable no siendo importante.
La mejor manera de evaluar el suministro de leche es monitorear el peso del bebé y la producción de heces en las visitas regladas a su pediatra de cabecera.
Prevención mastitis
-Prioriza tareas domésticas, sociales o laborales de más a menos importantes
-Aprovecha para dormir cuando el bebé duerme
-Realiza tomas con frecuencia (de 8 a 12 al día)
-Extráete leche si te has saltado alguna toma
-Extráete leche si ves que el pecho está lleno o tenso
-Usa sujetadores sin aro
Mastitis: Infección del pecho que se presenta con dolor, calor, rubor e inflamación de una zona localizada del seno acompañada de síntomas sistémicos como fiebre, escalofríos o cansancio.
Obstrucción: Tensión, calor y enrojecimiento en una zona localizada del pecho pudiendo incluso palpar un bulto bien definido, doloroso, sin presentar fiebre. Masajear la zona aplicando presión antes y durante la toma debería bastar para resolver el problema. Una obstrucción no resuelta podría dar lugar a una mastitis.
Extractores de leche
En el caso de recién nacidos prematuros o lactantes hospitalizados, la extracción mecánica es la recomendada ya que el pecho se vacía mejor obteniendo así mayor cantidad de grasa en la leche.
Existen dos tipos de extractores: mecánicos (conocidos erróneamente como manuales) y eléctricos.
-Mecánicos: Más económicos. El tiempo de extracción es mayor.
-Eléctricos: Requieren menos tiempo y menos participación materna. Pueden ser dobles permitiendo extracción simultánea de ambos pechos.
Para la extracción:
-Lavado previo de manos
-Evitar el lavado previo de areolas y pezones.
-Comprobar que el tamaño de la copa o campana es adecuado*(1)
-Realizar masajes*(2) previamente hasta que se produzca la subida de la leche.
-Comprobar que el pecho está bien sellado.
-Comenzar con el nivel de aspiración más bajo e ir aumentando progresivamente evitando generar incomodidad.
(1)* Para conocer la talla de copa óptima es necesario medir la cara del pezón de extremo a extremo y sumar 2 milímetros al resultado obtenido. Una vez la copa colocada sobre el pezón este debe quedar libre, sin tocar los bordes del embudo y permitir la entrada de una pequeña porción de areola dentro del mismo. Si el pezón roza con las paredes del embudo o bien entra demasiada areola en su interior, se puede entorpecer la extracción.
(2)* 1. Masajear con las yemas de los dedos en sentido circular, formando una espiral desde la base de los senos hasta el pezón. 2. Frotar con cuidado el pecho desde su base superior hacia el pezón. Repetir el movimiento abarcando todos los alrededores de la mama.
Sacaleches: Blog con información y recomendaciones sobre los diferentes tipos de sacaleches
Conservación de la leche
Previa a la extracción de leche es recomendable el lavado de manos siendo innecesaria la limpieza del pecho antes de cada extracción. Para la higiene de pecho y areola bastará con la ducha diaria.
La leche extraída se debe almacenar en recipientes limpios preferiblemente estériles.
Las extracciones realizadas el mismo día se pueden recolectar en el mismo envase hasta alcanzar la cantidad deseada. Se recomienda almacenar la leche en cantidades pequeñas, aproximadamente 60ml, para evitar desperdiciarla, y debe ser fechada antes de su almacenamiento indicando además hora de extracción (mañana, tarde o noche).
La leche materna puede conservarse a temperatura ambiente, refrigerada o congelada variando según la opción escogida el tiempo de almacenamiento:
-Leche madura a temperatura ambiente (27-32ºC): de 4 a 8 horas a 19-26ºC, 10 horas a 19-22ºC, 24 horas a 15ºC. El envase con contenido lácteo se debe tapar y guardar en lugar limpio, seco y protegido de la luz solar.
-Leche madura en nevera (0 a 4ºC) puede permanecer de 3 a 8 días. Se recomienda evitar colocar la leche en la puerta de la nevera y elegir la zona más fría.
-Leche madura en el congelador: Congelador dentro de la misma nevera, 2 semanas. Congelador parte de la nevera, pero con puerta separada, 3-4 meses. Congelador separado con T -19ºC, 6 meses.
Siempre que no se prevea el consumo de le leche extraída en las siguientes 24 horas se aconseja su congelación. Si la leche materna está 2 días o menos en la nevera se puede congelar posteriormente.
La leche materna se puede descongelar, o bien durante la noche colocando la leche en la nevera la noche anterior, o bien de forma inmediata colocando la leche bajo un chorro de agua caliente o colocándola durante unos minutos en el interior de un recipiente con agua caliente. NO PUEDE HERVIR Y NO SE DEBE USAR EL HORNO O MICROONDAS para calentarla.
La leche sedimenta en capas siendo necesario agitarla antes de administrarla. Se debe además comprobar la temperatura previa a la administración.
LA LECHE DESCONGELADA NUNCA PUEDE VOLVER A CONGELARSE. Se puede almacenar en nevera 24 horas siempre y cuando no se haya calentado ni haya estado en contacto directo con saliva del bebé.
La leche materna extraída se puede transportar de manera segura utilizando neveras portátiles con acumuladores de hielo procurando siempre NO ROMPER LA CADENA DEL FRÍO.
*La leche madura se empieza a producir a partir del 15º día postparto aproximadamente.
Crisis de crecimiento
Episodios en los que el bebé no está satisfecho con la producción de leche y modifica su demanda para producir más. Pueden suceder a los 20 días, 6-7 semanas, 3 meses, 12 meses y 24 meses.
Huelga de lactancia
Momento en el que, dentro de una lactancia establecida, el bebé deja de mamar de forma repentina de ambos pechos.
Puede ser por varias causas entre ellas: dolor en la boca del bebé, exceso de mucosidad nasal, infección del oído medio, cambio en la rutina materna, cambio en el sabor de la leche, etc.
Tras descartar causas médicas e identificar el motivo de la huelga es importante asegurar la ingesta del bebé y mantener la producción de leche materna usando extractores si es necesario. El proceso suele resolverse en 2-7 días.
Fármacos y lactancia materna
Para que un fármaco cause toxicidad en el lactante debe excretarse por la leche en una cantidad suficiente y ser capaz de pasar del estómago del bebé a su circulación sistémica.
Hay mayor riesgo si el lactante tiene alguna patología, en prematuros, si el uso de la medicación es prolongado o si son fármacos de reciente aparición.
Pocas enfermedades maternas requieren tratamiento con fármacos que contraindiquen la lactancia materna.
Para consultas concretas sobre compatibilidad con la lactancia materna recomiendo www.e-lactancia.org , realizada y actualizada por pediatras de la Asociación para la Promoción e Investigación científica y cultural de la Lactancia Materna (APILAM), de acceso gratuito y sin ánimo de lucro.
Alimentación durante lactancia materna
La literatura científica concluye que no hay ningún tipo de comida que la madre deba evitar durante la lactancia a no ser que el lactante presente una reacción adversa.
Si la madre sigue una dieta saludable no hay razón para cambiarla durante este periodo. La dieta debe incluir ácidos grasos poliinsaturados adecuados y niveles bajos de ácidos grasos trans (menos del 1% según la OMS).
El ácido docosahexaenoico (DHA) es de vital importancia para la agudeza visual y el desarrollo neural y está presente en pescados y mariscos. Según la Asociación Americana de Pediatría el posible riesgo de exceso de mercurio y otros contaminantes en pescados y mariscos se compensa con los beneficios neuroconductuales obtenidos.
La dieta materna puede afectar la composición de ácidos grasos, pero no cambia el contenido total de grasa en la leche. Además, la cantidad de grasa en la leche materna cambia durante la toma y durante el día.
El consumo de líquidos durante la lactancia no afecta al volumen de leche producido y no hay motivos para eliminar de la dieta la comida picante ni la comida cruda.
Alcohol y lactancia materna
El alcohol se excreta por leche materna y no hay ningún nivel que se considere seguro para el bebé.
El tiempo que se necesita esperar para volver a dar el pecho tras la ingesta materna de alcohol depende del peso de la madre (será mayor el tiempo cuanto menor sea el peso) y la cantidad de alcohol consumida (cuanto más alcohol, más tiempo habrá que esperar).
De forma general, se debe evitar dar el pecho hasta después de dos horas y media por cada 12-15g de alcohol ingerido. El doble de esta cantidad supondrá multiplicar por dos el tiempo, el triple por tres y así sucesivamente.
Extraer la leche materna durante este periodo no acelera la eliminación del alcohol.
Tabaco y lactancia materna
El consumo materno de tabaco tiene un riesgo alto para el lactante.
Fumar durante la lactancia se asocia significativamente con una alteración de las propiedades metabólicas de la leche no solo reduciendo sus propiedades protectoras, sino también afectando a la salud del lactante.
Los componentes del tabaco y productos de la combustión llegan al lactante tanto a través de la leche como por inhalación. Así, los bebés alimentados artificialmente están expuestos de manera similar y tienen además un mayor riesgo de enfermedades respiratorias, gastrointestinales, alergias y muerte súbita. Por tanto, la literatura científica concluye que lejos de ser ideal fumar y amamantar es peor fumar y no dar el pecho.
La nicotina se encuentra en la leche materna en una concentración hasta 3 veces mayor que la concentración plasmática. El paso de ésta a través de la lactancia disminuye si se esperan dos horas o más desde el último cigarrillo hasta dar nuevamente el pecho.
Cafeína y lactancia materna
Un consumo habitual de café (1-2 al día) transfiere al lactante una dosis menor de cafeína que por ejemplo las dosis terapéuticas prescritas en neonatos en casos como la apnea neonatal.
Aunque la evidencia científica respecto a las recomendaciones sobre la ingesta de cafeína para las mujeres que amamantan es escasa, se considera que un consumo moderado de café, no superior a 300-500mg al día, tiene riesgo bajo para el lactante. Aun así, podría haber lactantes que con bajas dosis presentaran irritabilidad y en estos casos habría que valorar la conveniencia de disminuir el consumo de café.
El consumo elevado de cafeína sí podría ser dañino para el bebé causando irritabilidad, insomnio y nerviosismo y también en dosis altas podría dar lugar déficit de hierro en la madre disminuyendo así la cantidad de éste en la leche pudiendo provocar anemia en el lactante. Se ha asociado además a fenómeno de Raynaud en el pezón.
Enlaces de interés
- Comité de lactancia de la Asociación Española de Pediatría
- E-lactancia: Web de compatibilidad de medicamentos y lactancia
- Sacaleches: Blog con información y recomendaciones sobre los diferentes tipos de sacaleches
- Guía de Lactancia Materna. Ministerio de Sanidad, Servicios Sociales e Igualdad
- IHAN (Iniciativa para la Humanización de la Asistencia al Nacimiento y la Lactancia)

